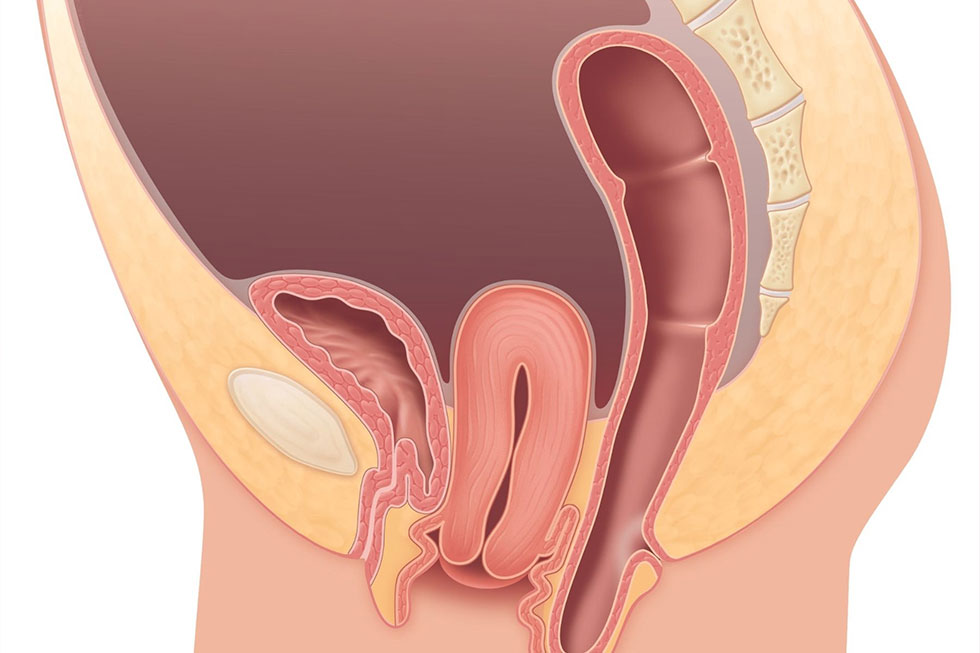
La descente d’organes, aussi appelée prolapsus (on parle aussi de “périnée descendant”), correspond au glissement vers le bas d’un ou plusieurs organes du petit bassin lié à un relâchement des tissus de soutien. L’évolution est souvent progressive. Ce qui guide la prise en charge, ce n’est pas uniquement “le stade”, mais surtout la gêne et le retentissement au quotidien.
Qu’est-ce qu’une descente d’organes (prolapsus) ?
On parle de prolapsus lorsque le plancher pelvien (muscles, ligaments, tissus de soutien) ne maintient plus suffisamment les organes en place. Selon la zone concernée, on rencontre différents termes :
- cystocèle : prolapsus de la vessie,
- rectocèle : prolapsus du rectum,
- prolapsus utérin ou du dôme vaginal (selon les antécédents).
Symptômes du prolapsus : comment le reconnaître ?
Les symptômes varient d’une personne à l’autre. Les plus fréquents sont :
Sensation de boule, pesanteur, gêne à l’effort
Une impression de boule vaginale, de pesanteur ou de “quelque chose qui descend”, souvent plus marquée en fin de journée, à la marche ou lors d’efforts.
Troubles urinaires
Selon le type de prolapsus : difficultés à uriner, impression de ne pas vider complètement la vessie, envies fréquentes, fuites à l’effort (toux, sport), parfois cystites à répétition.
Troubles digestifs/anorectaux
Constipation, sensation d’évacuation incomplète, gêne à la selle peuvent être associés, notamment en cas d’atteinte postérieure.
On peut également observer une incontinence aux gaz et/ou aux selles, et parfois des hémorroïdes, notamment lorsque la constipation et les efforts de poussée sont importants.
Causes et facteurs favorisants de la descente d’organes
Le prolapsus est souvent multifactoriel. On retrouve classiquement : grossesse/accouchements, ménopause, constipation et efforts répétés, surpoids, activités augmentant la pression abdominale. L’objectif n’est pas de culpabiliser, mais d’identifier les facteurs sur lesquels on peut agir pour limiter l’aggravation et améliorer le confort.
Diagnostic : quels examens pour un prolapsus ?
Le diagnostic repose d’abord sur l’entretien (symptômes, gêne, situations déclenchantes) et un interrogatoire complet (troubles urinaires, digestifs/anorectaux, incontinence aux gaz/selles, retentissement sur la qualité de vie).
Il s’appuie ensuite sur un examen pelvien complet, comprenant un examen gynécologique et un examen rectal, afin d’analyser les différents “étages” du périnée.
L’IRM dynamique du périnée est l’examen de référence : elle permet d’évaluer le périnée en mouvement (au repos et à la poussée) et d’objectiver les descentes d’organes et leurs conséquences fonctionnelles.
Nous évaluons ensuite le retentissement urinaire, digestif et sexuel si nécessaire, car c’est ce qui conditionne le choix du traitement.
Traitements du prolapsus : quelles solutions avant la chirurgie ?
La chirurgie n’est pas systématique. Les recommandations rappellent qu’un prolapsus évolue souvent lentement et que la chirurgie est rarement une urgence.
Rééducation périnéale
La rééducation vise à améliorer le contrôle des pressions et la fonction du périnée. Elle peut réduire certains symptômes, surtout quand la gêne est modérée, et s’intègre souvent dans une stratégie globale.
Pessaire
Le pessaire est un dispositif médical mis en place pour soutenir les organes. Il peut être utilisé en continu ou ponctuellement, et nécessite un suivi. C’est une option pertinente lorsque l’on souhaite une solution réversible, ou éviter/repousser une chirurgie.
Mesures d’hygiène de vie
Traiter la constipation, adapter certaines activités, viser un poids plus confortable si nécessaire, et suivre les conseils de rééducation sont des mesures utiles pour améliorer les symptômes et prévenir l’aggravation.
Quand opérer une descente d’organes ?
On discute une option chirurgicale non pas sur un “stade” clinique ou sur une IRM, mais lorsque la patiente en fait la demande parce qu’elle est gênée au quotidien. La gêne n’est pas toujours corrélée au stade radiologique : certaines patientes sont très gênées pour un prolapsus modéré, et d’autres très peu gênées malgré un prolapsus plus avancé.
La décision se prend après discussion personnalisée, en tenant compte de l’étage concerné, des symptômes et de vos priorités.
Promontofixation : le principe
Dans notre prise en charge, l’intervention est réalisée en équipe : un chirurgien gynécologue et un chirurgien digestif opèrent ensemble.
Le principe est de fixer les organes à une zone du sacrum appelée le “promontoire” : on parle alors de promontofixation.
Le chirurgien gynécologue met en place une prothèse entre le vagin et la vessie (cystopexie), et le chirurgien digestif met en place une bandelette sur le devant du rectum (rectopexie), afin de restaurer un soutien pelvien plus stable.
L’intervention est réalisée par cœlioscopie. Elle dure en moyenne 1h à 1h30, et peut, dans certains cas, être réalisée en ambulatoire, selon le dossier et l’organisation du parcours de soins.
Prolapsus et incontinence : quel lien ?
Un prolapsus peut s’accompagner de troubles urinaires (dont l’incontinence d’effort) et, plus rarement, de troubles anorectaux. Il n’y a pas de règle unique : c’est précisément l’intérêt de la consultation, qui permet d’identifier le mécanisme principal et de proposer un plan cohérent.
Il est important de signaler également l’incontinence aux gaz et/ou aux selles lorsqu’elle existe, car elle fait partie du bilan fonctionnel du périnée.
Prolapsus à Lyon : quand consulter et comment se déroule la prise en charge à l’ICDO ?
Nous recommandons de consulter si la gêne devient régulière (boule, pesanteur), si apparaissent des troubles urinaires, des difficultés d’évacuation, des fuites aux gaz/selles, ou une gêne anorectale.
La consultation permet de confirmer le diagnostic, d’évaluer le retentissement, et de décider avec vous d’une stratégie progressive : rééducation, rarement pessaire selon les situations, ou discussion chirurgicale si nécessaire.
Questions fréquentes sur la descente d’organes
Le prolapsus peut-il “remonter” tout seul ?
Les symptômes peuvent fluctuer (fatigue, efforts, constipation). Un suivi et des mesures conservatrices aident souvent, mais la conduite dépend surtout de la gêne.
Le pessaire est-il une solution fiable ?
Oui, c’est une option reconnue, avec un ajustement et un suivi adaptés.
Rééducation : est-ce suffisant ?
Elle peut être très utile, mais pas dans toutes les situations. La décision dépend de vos symptômes et de leur évolution.
Quand parle-t-on de chirurgie ?
Lorsque la gêne est importante et que les solutions conservatrices ne suffisent pas, après discussion personnalisée.
Prolapsus et fuites urinaires : est-ce forcément lié ?
Pas forcément. Un bilan clinique permet de comprendre le mécanisme et d’adapter la stratégie.
Prendre rendez-vous
Pour toute demande d’évaluation personnalisée, vous pouvez prendre rendez-vous avec l’équipe de l’ICDO à Lyon. Nous analysons votre situation, vos symptômes et vos priorités afin de proposer une prise en charge progressive et adaptée.